Lussazione della Spalla: Come Trattarla Adeguatamente
Cosa si intende con lussazione della spalla?
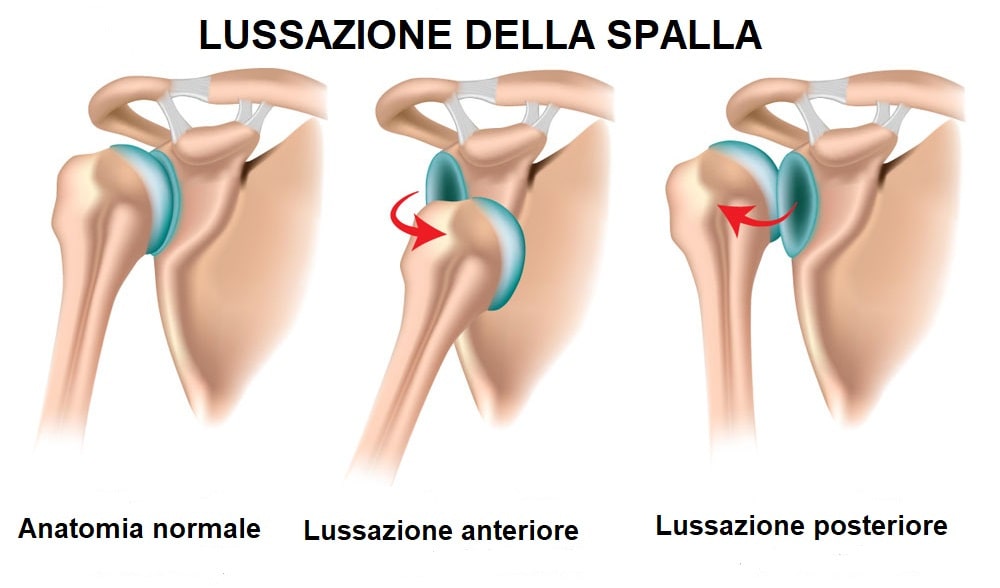
Con lussazione della spalla si intende la perdita dei normali rapporti articolari tra la testa dell’omero e la scapola. Nello specifico la testa dell’omero fuoriesce totalmente o parzialmente (in caso di sublussazione) dalla cavità glenoidea della scapola. La lussazione della spalla si distingue in lussazione anteriore o lussazione posteriore, a seconda della posizione che assume la testa dell’omero.
Nel 95% dei casi l’instabilità è anteriore, ovvero l’osso del braccio (omero) si sposta davanti alla scapola. La lussazione della spalla avviene in conseguenza di un evento traumatico o, molto più raramente, di una patologia degenerativa.
In ogni caso, si tratta di una condizione che tende a recidivare sempre più frequentemente, in quanto le strutture deputate alla stabilità della spalla (capsula e legamenti) tendono a rompersi e/o allungarsi progressivamente in seguito agli episodi di lussazione rendendo l’articolazione sempre meno stabile.
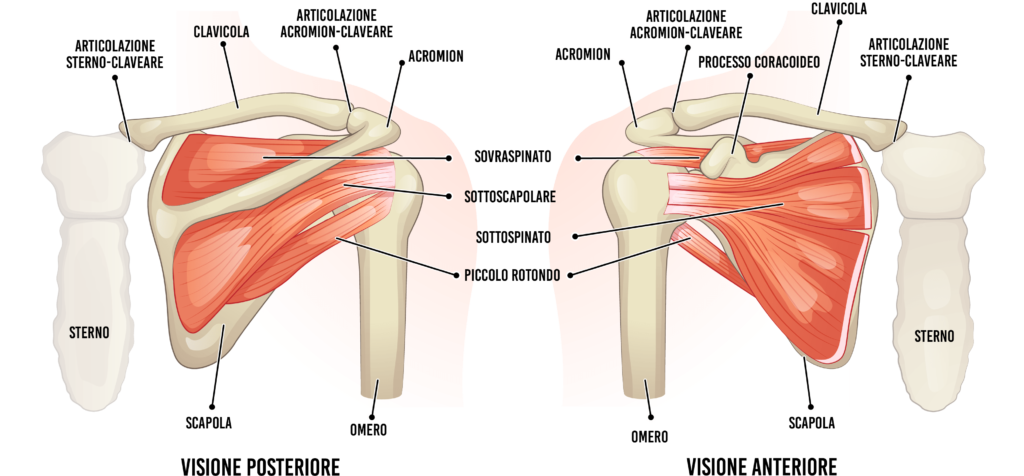
Anatomia della spalla
Quali sono le cause di una lussazione della spalla?
La lussazione della spalla generalmente è causata da un trauma, quindi a seguito di una caduta, un colpo o di un movimento innaturale dell’articolazione. Solo in alcuni casi è una patologia congenita. Vediamo insieme le cause più frequenti:
- caduta e urto violento sul lato della spalla.
- incidenti stradali.
- movimenti eccessivi o bruschi.
- deterioramento dei tessuti molli per eccessivo carico di lavoro, immobilità forzato o per il normale processo di invecchiamento.
- predisposizioni congenite o date da lussazioni precedenti.
Quali sono i sintomi della lussazione della spalla?
La lussazione della spalla è un infortunio piuttosto doloroso ed è facilmente riconoscibile dal fatto che la spalla è molto dolorante ed è impossibile per il Paziente l’esecuzione di alcun movimento. Inoltre, la testa dell’omero si può riconoscere alla palpazione come “scivolata” sotto l’ascella (lussazione anteriore) o dietro di essa (lussazione posteriore).
La lussazione della spalla può comportare alcune complicazioni vascolari e a livello di nervi, è bene quindi, in caso di lussazione, farsi visitare tempestivamente da un medico, muovere l’articolazione il meno possibile e applicare ghiaccio per ridurre la componente infiammatoria presente.
Complicazioni
Tra le complicanze “meccaniche” che possono presentarsi in seguito alla lussazione della spalla si annoverano, in base alla gravità del trauma accorso:
-
Rottura e distacco della cartilagine articolare della cavità glenoidea. La lussazione della spalla con distacco della sola cartilagine glenoidea, rappresenta l’evenienza più frequente nei soggetti giovani, ed in tale caso prende il nome specifico di “lesione di Bankart”.
-
Lacerazione e distacco della capsula fibrosa articolare.
-
Lacerazione dei vasi sanguigni dell’articolazione con conseguente emorragia intra-articolare (evenienza che prende il nome di emartro.
-
Distrazione ed eventuale lacerazione dei legamenti, dei tendini e delle fibre muscolari.
-
Fratture dei capi ossei articolari (scapola, clavicola e omero). In caso di frattura della testa omerale, oltre alla sua lussazione, si parla in gergo medico di “lesione di Hill – Sachs”, molto più frequente nella popolazione anziana a causa della maggiore fragilità ossea.
La diagnosi della lussazione della spalla
La diagnosi di una spalla lussata è semplice in quanto la lesione dell’arto è visibile ad occhio nudo. In ogni caso il primo passo da fare quando si verifica un evento traumatico è rivolgersi al pronto soccorso per verificare l’entità del danno. L’instabilità della spalla, infatti, può provocare complicazioni vascolari o a livello di nervi quindi è importante effettuare quanto prima una radiografica, una TAC o a una risonanza magnetica.
Trattamenti per la lussazione della spalla
La riduzione della lussazione è una procedura standard nella quale il medico cerca di riportare la testa dell’omero nella sua posizione normale, a contatto con la cavità glenoidea. Questa procedura può essere effettuata in anestesia ed è meglio ridurre la lussazione il prima possibile per ridurre i danni che il dislocamento comporta a strutture vascolari e nervose.
A seconda dell’intensità del dolore il medico prescrive in seguito farmaci antidolorifici o per rilassare i muscoli e l’immobilizzazione dell’articolazione, per permettere un’eventuale guarigione delle strutture lesionate. Generalmente nel caso di un primo episodio la terapia è conservativa.
Dopo un periodo di immobilizzazione con un tutore si procede a un periodo di riabilitazione per ottenere un recupero articolare completo e un successivo rinforzo delle strutture muscolari che coadiuvano la stabilità della spalla.
Prima fase: riduzione del dolore e recupero dell’articolarità
In questa fase si tratta l’articolazione con tecniche di terapia manuale (come la massoterapia) integrate con mezzi fisici ad alta tecnologia. Le tecniche di terapia manuale sono indispensabili per il recupero della corretta biomeccanica articolare. Sarà compito del fisioterapista mettere il Paziente nelle condizioni di evitare sin da subito l’instaurarsi di meccanismi di compenso come l’alzamento della scapola nel movimento di abduzione. I dispositivi che sono maggiormente utilizzati in queste condizioni sono:
-
Laser ad alta potenza: che sfrutta una particolare forma di luce, mediante la quale stimola il tessuto anche in profondità.
-
Tecarterapia: per mezzo di radiofrequenze la tecar genera calore endogeno (interno ai tessuti).
-
Ultrasuoni: si avvalgono dell’uso di onde sonore per biostimolare il tessuto.
Seconda fase: recupero del tono muscolare e del controllo motorio di tutto l’arto superiore
Inizialmente si utilizzano le elettrostimolazioni, e successivamente il professionista pianifica un training di esercizi specifici per la stabilizzazione della spalla.
Terza fase: recupero della funzionalità e prevenzione delle recidive
Questa è la fase conclusiva, in cui si punta a raggiungere la migliore condizione dell’articolazione al fine di poter far tornare il Paziente a praticare le sue normali attività di vita quotidiana. Ovviamente nei casi di instabilità importante occorre prevenire alcuni movimenti, o alcuni sport, ma sicuramente il Paziente sarà informato adeguatamente dallo staff che lo ha preso in cura.
Nel caso di persistenza dell’instabilità con episodi sempre più frequenti va presa in considerazione la possibilità di sottoporsi a un intervento chirurgico per “stabilizzare” l’articolazione. L’intervento può essere eseguito in artroscopia se il danno è limitato alle “parti molli”: capsula e legamenti o a “cielo aperto” se al danno capsulo legamentoso fosse associato un deficit osseo o omerale o scapolare. In entrambi i casi al gesto chirurgico va seguito un lungo periodo riabilitativo composto di:
- Prima fase: immobilizzazione del braccio per circa 4 settimane, per permettere al tessuto muscolare di ripararsi.
- Seconda fase: fisioterapia assistita, per recuperare il movimento dell’articolazione (circa 4-8 settimane).
- Terza fase: rinforzo della muscolatura attraverso l’esercizio fisico assistito e no (circa 8 settimane).





